- Autore Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:15.
- Ultima modifica 2025-01-24 08:58.
Il blocco atrioventricolare è una violazione fisiologica della trasmissione degli impulsi nervosi attraverso il sistema di conduzione del cuore dai ventricoli agli atri. Il nome apparentemente complicato deriva dalle parole latine atrium e ventriculus, che denotano rispettivamente l'atrio e il ventricolo.
Il cuore, la sua struttura e il sistema di conduzione
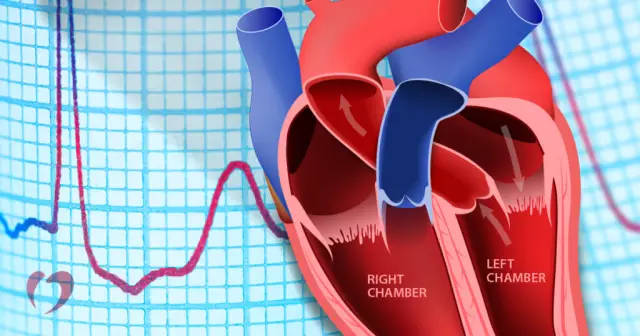
Il cuore umano, come molte altre creature viventi legate ai mammiferi, è costituito dalle parti destra e sinistra, ognuna delle quali ha un atrio e un ventricolo. Il sangue proveniente da tutto il corpo, in particolare dalla circolazione sistemica, entra prima nell'atrio destro e poi nel ventricolo destro, quindi attraverso i vasi sanguigni fino ai polmoni. Il sangue arricchito di ossigeno dalla circolazione polmonare proveniente dai polmoni scorre nell'atrio sinistro, da cui entra nel ventricolo sinistro, e da lì viene trasferito attraverso l'aorta a organi e tessuti.
Il flusso sanguigno nel cuore assicura il funzionamento del suo sistema di conduzione. È grazie a lei che si verifica il battito cardiaco corretto: la tempestiva contrazione degli atri e dei ventricoli e il flusso di sangue attraverso di essi. In violazione della trasmissione degli impulsi nervosi tra gli atri edai ventricoli, questi ultimi si contraggono troppo lentamente o fuori tempo - dopo un lungo periodo di tempo dopo la contrazione atriale. Di conseguenza, la forza del flusso sanguigno cambia, non viene rilasciata nei vasi sanguigni al momento giusto, c'è un calo della pressione e altri gravi cambiamenti nel funzionamento del sistema cardiovascolare.
Perché il blocco AV è pericoloso?
Il grado di pericolo del blocco atrioventricolare dipende dalla sua gravità. Forme lievi di disturbi della conduzione possono essere asintomatiche, forme moderate richiedono chiarimento delle cause e del trattamento per prevenire l'insufficienza cardiaca. Con un blocco completo, può verificarsi la morte istantanea per arresto cardiaco. Ecco perché la violazione della conduzione nervosa nel cuore non può essere ignorata, anche se al momento non ci sono segni gravi della malattia.

Classificazione per grado di blocco AV
Il blocco cardiaco AV è disponibile in diversi tipi e sottotipi. Per gravità si distinguono: blocco AV di primo grado, spesso non accompagnato da alcun disturbo esterno e in molti casi è la norma, blocco di secondo grado, che, a sua volta, è diviso in due sottotipi: tipo 1 (Mobitz 1, o blocco di Wenckebach) e di tipo 2 (Mobitz 2) e blocco di terzo grado - una completa cessazione della trasmissione degli impulsi nervosi dagli atri ai ventricoli.
Blocco AV di 1° grado
Blocco AV di 1° grado può essere un evento fisiologico normale nei pazienti giovani. Viene spesso diagnosticato in atleti regolarmente allenati e vengono anche presi in considerazioneLa norma. Con questo blocco, una persona di solito non ha sintomi evidenti che indicano problemi cardiaci. Il blocco AV di primo grado in assenza di segni di malattia di solito non richiede trattamento, ma può essere necessario in presenza di altre anomalie nel lavoro del cuore. Anche in questo caso il medico può prescrivere ECG ripetuti, monitoraggio giornaliero dell'ECG e ulteriori studi, come l'ecocardiografia (ecografia del cuore). All'elettrocardiogramma, il blocco atrioventricolare di 1° grado appare come un aumento dell'intervallo tra le onde P e R, mentre tutte le onde P sono normali e sono sempre seguite da complessi QRS.

2° grado
Il blocco AV di 2° grado è, come già descritto sopra, il primo e il secondo tipo. Con il decorso secondo la 1a variante (Mobitz 1), può essere asintomatica e non necessita di trattamento. In questo caso, la base fisiologica per l'occorrenza del blocco è solitamente un problema nel nodo atrioventricolare. Il blocco atrioventricolare di tipo 2 di Mobitz di secondo grado è solitamente una conseguenza di una patologia del sistema di conduzione inferiore (His-Purkinje). Di norma, procede con sintomi evidenti e richiede una diagnosi aggiuntiva e un trattamento tempestivo per prevenire lo sviluppo di un blocco completo con arresto cardiaco.
Il blocco AV sull'ECG (secondo grado tipo 1) è caratterizzato da un progressivo aumento dell'intervallo PR, dopo il quale il complesso QRS cade e quindi - il ripristino di un ritmo vicino al normale. Poi tutto si ripete. Questa periodicità è chiamata periodici di Samoilov. Wenckebach. Il secondo tipo di blocco AV di secondo grado all'ECG è caratterizzato da un prolasso permanente o spontaneo del complesso QRS, mentre non si verifica un prolungamento dell'intervallo PR, come nel Mobitz tipo 1.

3° grado
Il blocco AV di terzo grado può essere congenito o acquisito. È caratterizzato dalla completa assenza di impulsi che passano dagli atri ai ventricoli, e quindi è chiamato blocco completo. Poiché gli impulsi non vengono condotti attraverso il nodo cardiaco atrioventricolare, vengono attivati pacemaker di secondo ordine per supportare urgentemente il lavoro del cuore, ovvero il ventricolo lavora secondo il proprio ritmo, non associato al ritmo atriale. Tutto ciò provoca gravi disturbi nel funzionamento del cuore e nel lavoro del sistema cardiovascolare. Il blocco di terzo grado richiede un trattamento tempestivo in quanto può portare alla morte del paziente.
Su un ECG, il blocco di 3° grado si presenta così: non c'è connessione tra le onde P ei complessi QRS. Vengono registrati al momento sbagliato e con frequenze diverse, cioè vengono rilevati due ritmi non correlati, uno è atriale, l' altro è ventricolare.
Cause del blocco AV
Le cause più comuni del disturbo del blocco AV sono l'aumento del tono vagale negli atleti, la sclerosi e la fibrosi del sistema di conduzione cardiaca, la malattia valvolare, la miocardite, l'infarto del miocardio, i disturbi elettrolitici e l'uso di alcuni farmaci, come il glicosidi (Digossina,"Korglikon", "Strophanthin"), bloccanti dei canali del calcio ("Amlodipina", "Verapamil", "Diltiazem", "Nifedipine", "Cinnarizine"), beta-bloccanti ("Bisoprolol", "Atenolol", "Carvedilol"). Il blocco completo può essere congenito. Questa patologia è spesso registrata nei bambini le cui madri soffrono di lupus eritematoso sistemico. Un' altra causa di blocco di terzo grado è chiamata malattia di Lyme o borreliosi.
Sintomi di blocco AV
Il blocco atrioventricolare di 1° grado, così come il blocco di 2° grado del primo tipo, di solito non è accompagnato da alcun sintomo. Tuttavia, con il blocco del tipo Moritz 1, in alcuni casi si osservano vertigini e svenimenti. Il secondo tipo di secondo grado si manifesta con gli stessi segni, oltre a annebbiamento della coscienza, dolore al cuore e sensazione di arresto, svenimento prolungato. I sintomi del blocco atrioventricolare completo sono una diminuzione della frequenza cardiaca, grave debolezza, vertigini, blackout, convulsioni, perdita di coscienza. Può verificarsi anche un arresto cardiaco completo con esito fatale.

Diagnosi di blocco AV
La diagnosi di blocco atrioventricolare viene effettuata mediante l'elettrocardiografia. Spesso, il blocco AV di 2° grado (così come il 1°) viene rilevato per caso durante un ECG senza lamentele durante una visita medica preventiva. In altri casi, la diagnosi viene effettuata in presenza di eventuali sintomi che possono essereassociati a problemi nel sistema di conduzione del cuore, come vertigini, debolezza, blackout, svenimento.
Se a un paziente viene diagnosticato un blocco AV mediante ECG e ci sono indicazioni per un ulteriore esame, il cardiologo di solito raccomanda il monitoraggio ECG delle 24 ore. Viene eseguito utilizzando un monitor Holter, quindi viene spesso indicato anche come monitoraggio Holter. Entro 24 ore c'è una registrazione ECG continua costante, mentre una persona conduce uno stile di vita abituale e caratteristico: si muove, mangia, dorme. L'esame non è invasivo e provoca poco o nessun disagio.
Al termine della registrazione dell'elettrocardiogramma, i dati del monitor vengono analizzati con l'emissione di un'opportuna conclusione. Il vantaggio di questo metodo diagnostico, rispetto alla consueta registrazione ECG breve, è che è possibile scoprire con quale frequenza si verificano i blocchi, in quale periodo della giornata vengono registrati più spesso ea quale livello di attività del paziente.
Trattamento
È tutt' altro che sempre che il blocco atrioventricolare di primo grado, così come di secondo, richieda un intervento medico. Con il 1° in misure terapeutiche, di regola, non è necessario. Inoltre, dal tipo 2 al tipo 1 (Moritz 1) di solito non viene somministrata la terapia, sebbene possano essere raccomandati ulteriori test per rilevare problemi cardiaci associati.
Il trattamento del blocco AV è necessario per il secondo grado Moritz di tipo 2, così come per il blocco di terzo grado parziale o completo, perché una violazione così significativala conduzione può portare alla morte improvvisa. Il metodo principale per correggere il funzionamento anomalo del cuore è l'installazione di un paziente con un pacemaker (EX), temporaneo o permanente. Viene anche prescritta una terapia farmacologica specifica: atropina e altri farmaci. I medicinali non sono in grado di curare una persona con questa malattia e di solito vengono utilizzati nel periodo precedente l'impianto del pacemaker.
Preparazione per l'installazione di EKS
La preparazione per l'impianto di pacemaker include, oltre all'elettrocardiografia, l'ecocardiografia, un'ecografia del cuore. L'ecocardiografia consente la visualizzazione della parete, delle cavità e dei setti cardiaci e rileva eventuali malattie primarie che potrebbero essere causa di blocchi atrioventricolari, come la patologia valvolare. Se un cardiologo ha rilevato problemi cardiaci durante un esame ecografico, la terapia concomitante viene eseguita parallelamente al trattamento del blocco atrioventricolare. Ciò è particolarmente importante nei casi in cui sono queste patologie la causa dei disturbi di conduzione. Vengono anche prescritti studi clinici standard: esami del sangue e delle urine. Se il paziente ha malattie di altri organi e sistemi, possono essere raccomandate misure diagnostiche appropriate nel periodo preoperatorio.

Precedente impianto di pacemaker
L'installazione di un pacemaker con una diagnosi come il blocco AV è un intervento chirurgico pianificato. Può essere effettuato sia in anestesia generale che in anestesia locale. chirurgo attraverso la vena succlaviaconduce gli elettrodi verso il cuore, che sono fissati lì. Il dispositivo stesso è cucito sotto la pelle usando una tecnica speciale. La ferita è cucita.
EX è un sostituto del pacemaker artificiale che conduce gli impulsi dagli atri ai ventricoli e normalizza il battito cardiaco. A causa della stimolazione periodica o continua, le camere si contraggono nell'ordine corretto e all'intervallo corretto, il cuore svolge pienamente la sua funzione di pompaggio. Il sistema circolatorio non presenta congestione e sbalzi di pressione e il rischio di sintomi come vertigini, perdita di coscienza e altri che di solito si verificano nei pazienti con diagnosi di blocco AV è significativamente ridotto, così come il rischio di morte improvvisa per arresto attività cardiaca.

Dopo l'intervento chirurgico
Il periodo postoperatorio, se non ci sono altri problemi di salute che ne complicano il decorso, di solito non è accompagnato da gravi restrizioni. Il paziente può tornare a casa per 1-7 giorni, dopo aver effettuato alcune ricerche in precedenza. La cura della ferita nell'area del corpo impiantato del dispositivo viene eseguita secondo le raccomandazioni del medico. La rimozione delle suture è necessaria se vengono applicate con materiale di sutura che non si dissolve da solo. Se durante l'installazione del pacemaker la ferita è stata chiusa con una sutura cosmetica, non è necessario rimuoverla.
Le prime settimane dopo l'impianto di un pacemaker, si raccomanda di evitare lo sforzo fisico, oltre a proteggere l'area di sutura (sport, se non ci sono controindicazioni, si può iniziare dopodiversi mesi dopo aver consultato un medico). Una consultazione di follow-up con un cardiologo è prevista 1 mese dopo la procedura. Quindi il controllo viene eseguito sei mesi dopo e di nuovo un anno dalla data di impianto, quindi annualmente.
Il tempo dell'EKS dipende da molti fattori. In media, questo periodo è di 7-10 anni e nei bambini di solito è molto inferiore, il che è associato, tra le altre cose, alla crescita del corpo del bambino. Il controllo dello stimolatore, così come la sua programmazione per un particolare paziente, viene effettuato da un medico. Il controllo delle prestazioni del dispositivo deve essere effettuato in modo tempestivo. Inoltre, se necessario, il programma viene regolato: i parametri di funzionamento specificati. Questo può essere necessario se il pacemaker non sta facendo il suo lavoro: la frequenza cardiaca è troppo bassa o troppo alta e/o il paziente non si sente bene. Inoltre, il medico può impostare altre impostazioni quando lo stile di vita di una persona cambia e la stimolazione è insufficiente, ad esempio durante gli sport attivi.

Il motivo principale del guasto dell'EKS è una diminuzione della capacità della batteria: la sua scarica. In questi casi, il dispositivo deve essere sostituito con uno nuovo ed è necessaria la consultazione di un cardiologo. Gli elettrodi situati nella cavità del cuore di solito rimangono per tutta la vita e non richiedono la sostituzione se funzionano correttamente, consentendo a una persona di vivere pienamente, nonostante i problemi cardiaci.