- Autore Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:15.
- Ultima modifica 2025-06-01 06:20.
L'epatite C è una malattia del fegato. Si verifica a causa di un virus che può vivere solo nel corpo umano. La malattia è anche chiamata "killer gentile", perché ha la capacità di travestirsi da altri disturbi e allo stesso tempo rappresenta un pericolo per la vita. Tutte le persone dovrebbero conoscere la clinica, la diagnosi e il trattamento dell'epatite C, perché nessuno è immune dall'infezione.
Scoperta dell'epatite C e studio del patogeno
Gli esperti hanno iniziato a pensare all'esistenza dell'epatite "né A né B" negli anni '70 del secolo scorso. Tuttavia, non è stato possibile confermare le congetture. I metodi virologici a quel tempo non consentivano di identificare l'agente patogeno, sebbene fosse stata effettuata la ricerca dell'agente eziologico. Solo pochi anni dopo, i tentativi furono coronati da successo. Un passo avanti nello studio dell'epatite C è stato compiuto grazie a nuovi metodi di biologia molecolare.
Lo studio dell'agente eziologico della malattia è associato ai nomi di persone come M. Houghton e Q. Choo. Il primo ricercatore inUn gruppo di scienziati nel 1988 ha sequenziato il genoma dell'HCV, un piccolo virus contenente RNA. Un anno dopo, il secondo scienziato, insieme ai suoi colleghi, ha completato con successo la clonazione dell'RNA dell'HCV. Sono stati ottenuti oligopeptidi immunoreattivi. Sono diventati la base di preparati diagnostici progettati per rilevare gli anticorpi contro il virus.
Ulteriori studi sull'agente patogeno e sulle cause dell'epatite C hanno consentito agli specialisti di identificare 6 gruppi (genotipi) del virus geneticamente diversi: 1a, 1b, 2a, 2b, 3a e 4. Sono stati rilevati più di 100 sottotipi del patogeno trovato anche. Per quanto riguarda i genotipi, vale la pena notare che i ricercatori hanno identificato alcune caratteristiche nella distribuzione geografica. Ad esempio, il genotipo 1b è più spesso registrato nei paesi europei, 1a in Nord America e 1b in Russia.

Organizzazione mondiale della sanità sull'epatite
L'Organizzazione Mondiale della Sanità riferisce che la clinica per l'epatite C è conosciuta in tutto il mondo. Questa malattia è registrata ovunque. Secondo le statistiche, su scala globale, circa 130-150 milioni di persone sono infette dal virus dell'epatite C. Le regioni più colpite del nostro pianeta sono l'Africa occidentale e settentrionale, l'Asia orientale e centrale. La più alta prevalenza della malattia in questi luoghi è dovuta all'uso di metodi non sicuri per varie procedure mediche, iniezioni. Vale anche la pena notare che il numero di persone con epatite C è in aumento, anche se sono disponibili trattamenti efficaci.
Secondo l'OMS, l'epatite C e altri virusL'epatite è una minaccia molto grave per la salute pubblica su scala internazionale. In precedenza, a queste malattie non veniva prestata la dovuta attenzione. Oggi è necessario adottare qualsiasi misura per ridurre il numero di persone infette e salvare vite umane.
Nel 2016, l'Organizzazione Mondiale della Sanità ha pubblicato una strategia globale per il settore sanitario sull'epatite virale. Questo documento presenta gli obiettivi da raggiungere entro il 2030:
- ridurre del 90% l'incidenza (numero di nuove infezioni da virus dell'epatite C);
- ridurre la mortalità del 65%;
- raggiungere la sicurezza del sangue (verificare il 100% del sangue donato utilizzando test di qualità garantita);
- migliorare la diagnosi di epatite virale;
- migliorare la qualità delle cure.
Eziologia ed epidemiologia
La clinica dell'epatite C è il risultato dell'esistenza dell'HCV nel corpo umano. È un piccolo virus sferico. Le sue dimensioni di diametro sono 50 nm. Il genere dell'agente patogeno è Hepacivirus e la famiglia è Flaviviridae. La struttura di una particella virale comprende un RNA lineare a filamento singolo, un nucleocapside e un guscio proteico-lipidico. Una caratteristica del genoma del patogeno è la sua variabilità mutazionale associata alla sostituzione dei singoli nucleotidi. Il costante rinnovamento della struttura antigenica porta all'esistenza simultanea di molteplici varianti del virus. Questo spiega il fatto della sopravvivenza lunga, e talvolta anche per tutta la vita, dell'HCV. Il sistema immunitario umano semplicemente non ha il tempo di rispondere alle varianti antigeniche.eccitatore.
Le fonti del virus dell'epatite C sono persone che hanno uno stadio acuto o cronico della malattia. Come viene trasmessa l'epatite C da una persona? I meno importanti sono i modi naturali di diffusione dell'agente patogeno. La probabilità di infezione per contatto sessuale, in casa, alla nascita di un figlio da una donna infetta è estremamente bassa.
Rispondendo alla domanda su come l'epatite C viene trasmessa da una persona, vale la pena notare che il meccanismo di trasmissione parietale gioca il ruolo più importante. L'infezione si verifica spesso al momento di manipolazioni mediche e non mediche. Il primo gruppo comprende procedure mediche e diagnostiche invasive, interventi chirurgici, trasfusioni di sangue e suoi componenti. Tra le manipolazioni non mediche che presentano un rischio di infezione con il virus dell'epatite C, includono piercing, tatuaggi, tossicodipendenza da iniezione. A proposito, oggi i tossicodipendenti sono uno dei gruppi a rischio più epidemiologicamente significativi e numerosi per l'infezione da HCV. Secondo l'Organizzazione Mondiale della Sanità, circa il 67% delle persone che si iniettano droghe ha l'epatite C.

Clinica per l'epatite C
Dopo che il virus è entrato nel corpo, inizia il periodo di incubazione. La durata può variare da 2 a 26 settimane (media - da 6 a 8 settimane). Il decorso dell'epatite C comprende 2 fasi: acuta (AHC) e cronica (CHC). Lo stadio acuto in un gran numero di pazienti procede senza alcun sintomo sospetto. Solo nel 10-20% dei casi compare la clinica dell'epatite C.hanno le seguenti caratteristiche:
- Dopo il periodo di incubazione arriva il periodo prodromico. I primi segni di epatite C nelle donne e negli uomini sono malessere, debolezza. Esiste una sindrome dispeptica, caratterizzata da sintomi quali nausea, perdita di appetito.
- Il periodo prodromico è sostituito dal periodo di picco. Alcune persone sviluppano un ittero moderato (questo sintomo dell'epatite C in una donna è chiaramente visibile nella foto), ma molto spesso questo cambiamento non si osserva. La variante anitterica del corso rimane non riconosciuta a causa dell'assenza di lamentele nei malati. A volte si verifica sotto le spoglie di altre malattie dell'apparato digerente. Allo stesso tempo, la caratteristica differenza tra la variante anitterica dell'epatite C e altri disturbi è il prurito doloroso al tronco e alle gambe senza la comparsa di eruzioni cutanee sulla pelle.
Nel 20-25% delle persone, la clinica dell'epatite C acuta scompare e la malattia termina con la guarigione. Nel 75-80% dei casi, la malattia diventa cronica. Comprende 2 fasi: latente e riattivazione. Inizia prima la fase latente. Al momento non si osservano segni di epatite C. La durata della fase latente può variare da 10 a 20 anni. Durante questo periodo, le persone infette si sentono in salute. Alcuni di loro lamentano solo una leggera pesantezza, localizzata nella regione dell'ipocondrio destro. Tuttavia, nessuno attribuisce particolare importanza a questo sintomo, poiché di solito si verifica durante uno sforzo fisico e una violazione della dieta.
La fase di riattivazione del CHC è caratterizzata da un aumento della replicativaattività del virus. Durante questo periodo, c'è una clinica per l'epatite cronica C - alcuni sintomi della malattia. Questi includono la sindrome astenovegetativa. Combina una serie di segni sospetti. Eccone un elenco:
- stanchezza;
- debolezza;
- invalidità;
- sudorazione eccessiva;
- mal di testa;
- disturbo del sonno;
- instabilità emotiva.
La clinica dell'epatite C cronica nella fase di riattivazione include ancora la sindrome dispeptica. I malati lamentano peggioramento dell'appetito, sapore amaro in bocca, nausea, pesantezza e dolore nell'ipocondrio destro e nella regione epigastrica. Nelle fasi successive della malattia si osserva prurito. Alcune persone infette sviluppano sintomi extraepatici di epatite virale cronica: gastrite, pancreatite, danno muscolare scheletrico, danno renale, ecc.

Storia naturale e conseguenze dell'HCV
Nel 2001, T. Poynard et al. isolato nel corso naturale dell'epatite cronica C 4 periodi:
- I primi 10 anni dal momento in cui l'agente patogeno entra nel corpo umano. Il tasso di progressione della malattia in questo momento è minimo. L'eccezione sono le persone che vengono infettate di età superiore ai 50 anni.
- Prossimi 15 anni (stimati). Questo periodo è caratterizzato da una lenta e costante progressione della malattia.
- I prossimi 10 anni. Il tasso di sviluppo della malattia è in aumento.
- Ultimoperiodo di 5 anni. È caratterizzato da un'elevata attività del processo patologico. Questo periodo porta allo stadio terminale della malattia.
Nel 25-50% dei casi, la fine dell'epatite cronica C è la cirrosi epatica. Questa è una grave malattia in cui il tessuto parenchimale viene irreversibilmente sostituito da tessuto fibroso. La cirrosi da HCV può essere continuamente progressiva o lentamente progressiva con periodi di remissione prolungata.
Nella fase iniziale di una malattia compensata, le persone possono notare una sensazione di pesantezza e dolore nella parte superiore dell'addome, flatulenza, perdita di peso, riduzione delle prestazioni, astenia (stanchezza). In circa il 20% dei pazienti, lo stadio iniziale della cirrosi epatica è latente. La malattia viene solitamente scoperta dagli specialisti per caso durante un esame per qualche altra diagnosi o durante un esame preventivo.
Con la progressione del processo patologico nella clinica dell'epatite virale C complicata da cirrosi, le sindromi asteniche e dispeptiche diventano più pronunciate. Ci sono epistassi, gengive sanguinanti. I seguenti segni sono caratteristici dello stadio avanzato scompensato della cirrosi epatica:
- grande pancia con gambe e braccia sottili ("figurina di ragno");
- ipertensione portale (aumento della pressione nel sistema della vena porta causato da un flusso sanguigno alterato nella vena cava inferiore, nelle vene epatiche, nei vasi portale);
- ittero;
- manifestazioni pronunciate di sindrome emorragica, ecc.
Intensifica quando si entra nella fase terminaleinsufficienza epatocellulare, ipertensione portale, encefalopatia epatica. I pazienti sviluppano sindromi epatorenali ed emorragiche, ascite, infezioni batteriche.
Circa il 5-7% delle persone con epatite C virale cronica sviluppa epatocarcinoma, una malattia maligna del fegato. I principali fattori di rischio per lo sviluppo del cancro sono la cirrosi epatica, l'infezione concomitante da HBV, l'abuso di alcol, il sesso maschile, l'età oltre i 55 anni. I segni clinici più comuni di questa malattia includono epatomegalia (un aumento delle dimensioni del fegato), un tumore palpabile e dolore nella parte superiore dell'addome. Successivamente, al quadro clinico si aggiungono ittero, dilatazione delle vene addominali superficiali e ascite.
Diagnosi della malattia
L'epatite C viene diagnosticata utilizzando:
- Metodi di laboratorio biologico molecolare. Con il loro aiuto, gli specialisti rilevano l'RNA virale, misurano la carica virale, determinano le caratteristiche genetiche del paziente e del virus.
- Metodi di laboratorio immunochimici. Sono progettati per rilevare i marcatori dell'epatite C - antigeni del virus e anticorpi contro di essi.
Un ruolo piuttosto significativo nella diagnosi dell'epatite virale è svolto dall'ecografia degli organi addominali. Questo metodo consente di rilevare i cambiamenti che non possono essere rilevati dall'esame fisico. L'ecografia fornisce ai medici informazioni:
- sull'aumento (diminuzione) del fegato;
- stato del bordo del corpo;
- cambiamento nell'ecogenicità del parenchima;
- dilatazione delle vene spleniche e portale eecc.
Il metodo più importante per diagnosticare l'epatite virale cronica è uno studio morfologico di campioni bioptici epatici. Sulla base dei risultati, è possibile conoscere i cambiamenti istologici che si sono verificati anche prima dell'insorgenza dei sintomi clinici e delle violazioni degli indicatori funzionali (viene determinato il grado di attività del processo patologico, la gravità della fibrosi, sono escluse altre cause di danno epatico). Gli specialisti ottengono materiale per la ricerca mediante biopsia per puntura percutanea. È importante eseguirlo correttamente nel rispetto delle tecniche standard. La lunghezza ottimale del campione bioptico è di 2,5 cm Con una diminuzione della sua lunghezza da 3 a 1 cm e un diametro da 1,4 a 1 mm, il rischio di ottenere una falsa conclusione sul grado di attività istologica aumenta al 70%.
La biopsia epatica potrebbe non essere eseguita in tutti i casi, poiché questo studio ha controindicazioni. Per questo motivo si stanno attualmente introducendo nella diagnosi metodiche non invasive per la valutazione della fibrosi epatica. Ad esempio, l'utilità dell'elastometria è stata dimostrata. Questo studio viene effettuato sull'apparato "FibroScan". Ti permette di giudicare il cambiamento delle proprietà elastiche del fegato dagli impulsi vibrazionali riflessi, che sono sottoposti ad analisi computerizzata. La non invasività non è l'unico vantaggio dell'elastometria. Gli aspetti positivi di questo metodo includono anche:
- comodità e velocità di utilizzo (per visitare un paziente sono necessari circa 5 minuti);
- Volume stimato di tessuto epatico maggiore rispetto alla biopsia (circa 100-200 volte di più);
- I bambini possono essere testati.

Trattamento dell'epatite acuta C
Nell'epatite virale acuta C, il trattamento non viene prescritto immediatamente. La terapia viene posticipata di 8-12 settimane dopo l'inizio della malattia. Questo ritardo è dovuto al fatto che il sistema immunitario umano può far fronte al virus da solo. Se questo periodo passa e l'RNA dell'HCV continua a essere rilevato nel sangue, viene avviato il trattamento antivirale (non oltre 12 settimane).
Se esiste una clinica per l'epatite C acuta, vengono utilizzate preparazioni standard di interferone. La monoterapia è abbastanza efficace (80-90%). Per coloro che non sanno cosa sia l'interferone, è una proteina immunostimolante prodotta nell'organismo in risposta a un'infezione virale. Il medico, prescrivendo il trattamento al paziente, può dare la preferenza a PegIFN. Questo è un tipo speciale di interferone a lunga durata d'azione. Il vantaggio di PegIFN è che per un trattamento efficace è necessaria una minore frequenza di somministrazione (rispetto agli interferoni standard).
La durata ottimale della terapia per l'epatite C acuta è di 24 settimane. Gli interferoni standard possono essere utilizzati per 24 settimane a 3 milioni UI a giorni alterni o per le prime 4 settimane a 5 milioni UI al giorno e per le restanti 20 settimane a 5 milioni UI a giorni alterni. Per l'uso di interferoni a lunga durata d'azione, le dosi stabilite sono le seguenti:
- per PegIFGα2a - 180 mcg una volta a settimana;
- per PegIFGα2b - 1,5 mcg/kg una volta alla settimana;
- per CePEG-IFNα2b - 1,5 mcg/kg una volta alla settimana.
WooDurante la terapia con interferone, la clinica dell'epatite virale C può essere integrata da effetti collaterali derivanti dall'uso di farmaci. Si verifica spesso la sindrome simil-influenzale. Nei pazienti la temperatura corporea aumenta, si verificano malessere, sudorazione, mal di testa, peggiora l'appetito, iniziano a farsi sentire dolori articolari e muscolari. Di solito, tutti questi sintomi si osservano solo all'inizio del trattamento. Più raramente, durante il periodo di immunoterapia, si registrano disturbi mentali, sindrome dispeptica, reazioni dermatologiche.
Per combattere gli effetti collaterali, i medici prescrivono farmaci aggiuntivi. Ad esempio, con la sindrome simil-influenzale, è indicato l'uso di paracetamolo o altri farmaci antinfiammatori non steroidei. Nel 10-15% dei casi, il medico considera la questione della riduzione della dose di interferone e, in alcuni casi, potrebbe essere necessaria la sospensione del farmaco.

Trattamento dell'epatite C cronica
L'obiettivo del trattamento medico per l'epatite C cronica è quello di migliorare la qualità della vita e aumentare l'aspettativa di vita delle persone con la malattia. La terapia viene prescritta quando l'RNA del virus viene rilevato nel siero del sangue e segni istologici di danno epatico. Prima di iniziare il trattamento antivirale, i pazienti devono essere indirizzati dai medici per una serie di esami. Ciò è necessario per escludere malattie concomitanti e garantire la massima sicurezza ed efficacia di ulteriori terapie.
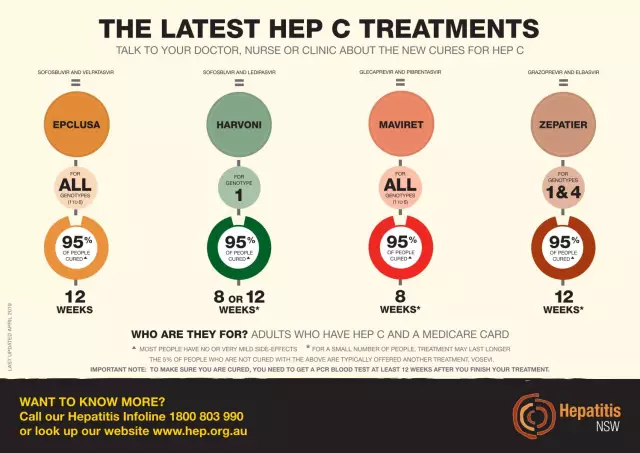
Ci sono diversi regimi di trattamento disponibili per il trattamento dell'epatite cronica C. Possono essere trovati di seguito intavolo.
| Schemi | Combinazione di farmaci | Commenti |
| basato sull'interferone | IFNα standard e ribavirina |
Ribavirina è una sostanza antivirale. Inibisce la replicazione di vari virus a DNA e RNA. Questa combinazione è consigliata quando non sono disponibili altre opzioni di trattamento e ci sono predittori di risposta favorevoli. |
| PegIFNα e ribavirina | Questo regime è raccomandato per genotipi diversi da 1. Per il genotipo 1, può essere utilizzato quando altri regimi non sono disponibili e ci sono predittori favorevoli di risposta. | |
| PegIFNα, sofosbuvir e ribavirina |
Sofusbuvir è un analogo nucleotidico utilizzato in combinazione con altri medicinali nel trattamento dell'epatite C. Il regime di trattamento dell'epatite C con sofosbuvir e altri farmaci è adatto a tutti i genotipi. |
|
| PegIFNα, simeprevir e ribavirina |
Simeprevir è un agente antivirale. Regime farmacologico adatto ai genotipi 1, 4. |
|
| PegIFNα, narlaprevir e ribavirina |
Narlaprevir è un agente antivirale, un potente inibitore orale della serina proteasi NS3 del virus dell'epatite C. Lo schema è adatto per il genotipo 1. |
|
| PegIFNα, asunaprevir, daclatasvir, ribavirina |
Asunaprevir - inibitore enzimaticoSerina proteasi NS3 del virus dell'epatite C. Daclatasvir è un inibitore della proteina non strutturale 5A (NS5A), una proteina multifunzionale che svolge un ruolo importante nel processo di replicazione del virus dell'epatite C. Lo schema è adatto per il genotipo 1. |
|
| senza interferone |
Per il genotipo 1:
Per il genotipo 1b: daclatasvir, asunaprevirPer tutti i genotipi: daclatasvir, sofosbuvir (+/- ribavirina) |
|
Sfumature aggiuntive
Tutte quelle persone che hanno forme manifeste di epatite virale sono soggette a ricovero in ospedale. I pazienti sono curati negli ospedali per malattie infettive. Nell'epatite virale cronica (CVH), l'indicazione al ricovero nel reparto infettivo o epatologico è un'esacerbazione o scompenso clinico e biochimico allo stadio della cirrosi epatica. In presenza di una forma latente della malattia, il trattamento viene effettuato in regime ambulatoriale.

La terapia per l'epatite C non coinvolge solo i farmaci. Si consiglia al paziente di prendere in considerazione diverse raccomandazioni:
- È importante osservare la modalità protettiva: più riposo, evita il sovraccarico. Nei casi gravi della malattia (forma acuta, esacerbazione dell'epatite cronica, cirrosi epatica scompensata), è necessario il riposo a letto. In posizione orizzontale, migliora l'afflusso di sangue al fegato, i processi riparativi nelquesto corpo.
- Un elemento importante del trattamento è il controllo delle feci, l'equilibrio dei liquidi. La stitichezza è inaccettabile, perché provocano autointossicazione intestinale. Per sbarazzarsi di questo delicato problema, aiutano i lassativi di origine vegetale, il sorbitolo alimentare, il lattulosio. Per quanto riguarda il controllo dell'equilibrio dei liquidi, vale la pena notare che il bere dovrebbe essere abbondante (2-3 litri al giorno).
- Durante il trattamento, è importante mangiare correttamente, integrare la dieta con prodotti che non influiscono negativamente sull'apparato digerente, non interrompono il metabolismo, non danneggiano gli epatociti.
- Devi proteggere il fegato da ulteriore stress. Gli esperti consigliano di non assumere farmaci senza prescrizioni e indicazioni. Si consiglia inoltre ai pazienti di evitare di bere bevande alcoliche in qualsiasi dose. L'etanolo deprime il sistema immunitario, colpisce il fegato. Con l'abuso di alcol, la fibrosi si sviluppa più velocemente, il rischio di sviluppare la cirrosi aumenta in modo significativo.
Misure preventive
L'epatite C non può essere prevenuta con la vaccinazione perché non esiste un vaccino in grado di proteggere dall'HCV. Tuttavia, sono state sviluppate misure preventive. Si raccomanda di essere osservati dagli operatori sanitari, perché a volte le persone sane vengono infettate a causa della loro negligenza. I professionisti dovrebbero:
- prestare attenzione all'igiene delle mani (lavarsi accuratamente le mani, sbrigliarle, usare i guanti);
- effettuare correttamente iniezioni mediche, operazioni, procedure diagnostiche invasive, attenersi rigorosamente alle misure universalisicurezza;
- test sangue donato per epatite B, C, sifilide, HIV.
L'Organizzazione Mondiale della Sanità afferma che è necessario intraprendere azioni per ridurre i danni per i consumatori di droghe per via parenterale. È necessario garantire l'accesso a attrezzature per l'iniezione sterile e un trattamento efficace delle dipendenze.
Le misure preventive includono l'uso del preservativo durante il sesso. La possibilità di trasmettere il virus dell'epatite C in questo modo è estremamente ridotta, ma non vale comunque la pena rischiare. Ed è importante ricordare che i preservativi proteggono da un vasto elenco di infezioni sessualmente trasmissibili.
Tutte le misure di cui sopra sono prevenzione primaria dell'epatite C. Esiste anche una prevenzione secondaria, che viene fornita per le persone infette da HVC. Per loro, l'Organizzazione Mondiale della Sanità raccomanda:
- chiedi consiglio a specialisti in trattamento e cura;
- fai immunizzare con vaccini che proteggono dallo sviluppo di altre epatiti virali (A e B);
- fai controlli regolari per la diagnosi precoce di malattie epatiche croniche.

La clinica, la diagnosi e il trattamento dell'epatite C possono essere definiti un tema caldo. Questa malattia è un problema molto serio. Non copriva un paese in particolare, ma il mondo intero. Ogni anno il 28 luglio si celebra la Giornata Mondiale dell'Epatite. In questo giorno vengono implementate attività in tutti gli angoli del pianeta per approfondire la comprensione di questo problema. Informare le persone viene svolto intensamente. A proposito, è molto importante. La conoscenza aiuta le persone a prevenire l'insorgenza di una malattia o ad affrontare adeguatamente un disturbo che si è manifestato.